Immagine | Pixabay @herraez - Importpharma.it
Spesso, dopo aver avuto un incidente o altri problemi di tipo traumatico, si sente parlare di fisioterapia, ma che cos’è e quando serve davvero?
La fisioterapia è un ramo della riabilitazione che mira a migliorare la funzione articolare e muscolare, come l’articolarità e la forza, per aiutare i pazienti a mantenere la stazione eretta, l’equilibrio, la capacità di camminare e salire le scale. Ad esempio, è utilizzata per addestrare le persone che hanno subito amputazioni degli arti inferiori. D’altra parte, la terapia occupazionale si concentra sul miglioramento delle attività quotidiane di cura di sé e sulla coordinazione motoria fine, soprattutto negli arti superiori. Questo tipo di terapia è utile per aiutare i pazienti a ritrovare l’indipendenza nelle attività quotidiane come vestirsi, mangiare e svolgere compiti manuali.
Quando diventa davvero necessaria la fisioterapia?
La limitazione dell’articolarità può compromettere la funzione e portare al dolore, aumentando anche il rischio di ulcere da pressione. È importante valutare il range di movimento utilizzando un goniometro prima di iniziare il trattamento e monitorarlo regolarmente (per i valori di riferimento, consulta lo studio sul Range di Movimento Articolare Normale del Centers for Disease Control and Prevention).
Gli esercizi di mobilizzazione sono fondamentali per allungare le articolazioni rigide. Lo stiramento risulta più efficace e meno doloroso quando la temperatura dei tessuti raggiunge circa i 43°C (per ulteriori dettagli, consulta l’effetto del calore). Esistono vari tipi di esercizi di mobilizzazione:
- Attivo: Questo tipo di esercizio è adatto ai pazienti in grado di allenarsi autonomamente, in cui il paziente muove gli arti senza assistenza.
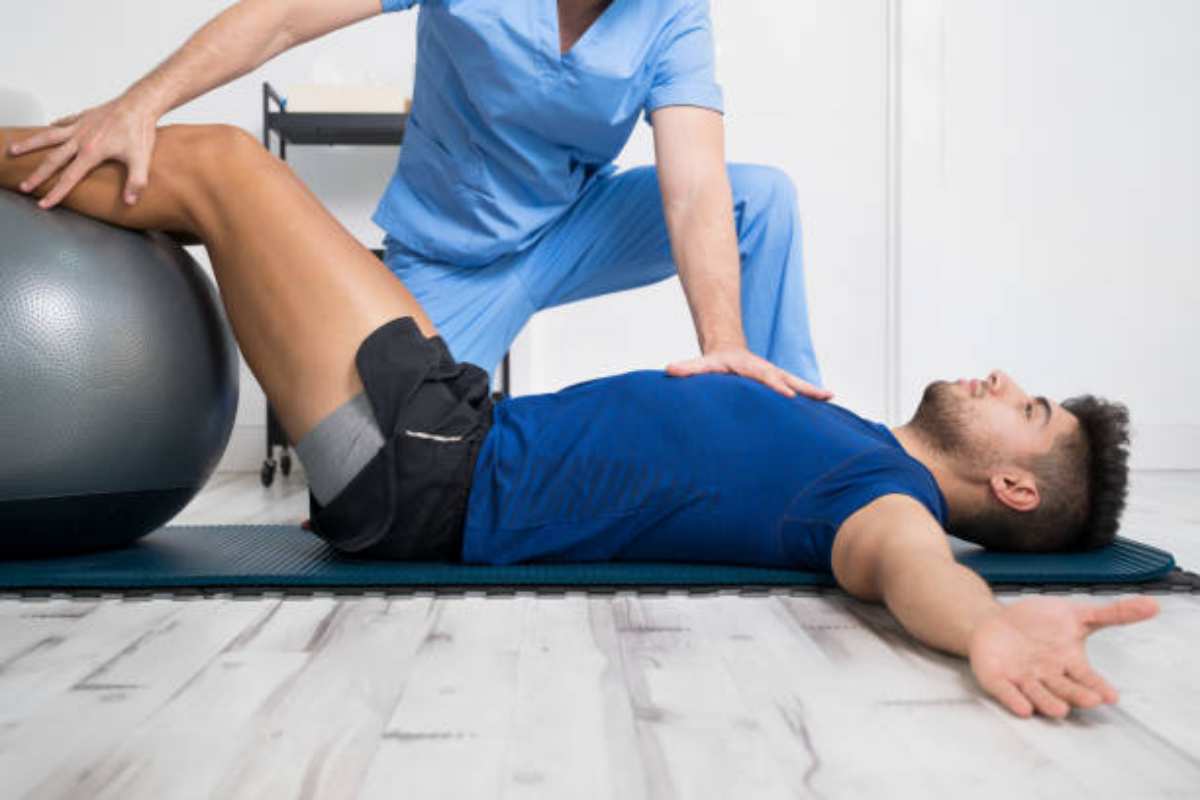
- Attivo assistito: Viene utilizzato quando i muscoli sono deboli o il movimento articolare è doloroso. In questo caso, il paziente muove gli arti con l’aiuto di un terapista.
- Passivo: Questo tipo di esercizio è indicato quando i pazienti non possono partecipare attivamente all’esercizio, quindi non richiede sforzo da parte loro, ma viene eseguito da un terapista.

Numerosi esercizi sono progettati per potenziare la forza muscolare (per una classificazione della forza muscolare, consulta la tabella dei Livelli di Forza Muscolare). L’aumento della forza muscolare può essere ottenuto attraverso esercizi di resistenza progressiva. Inizialmente, quando un muscolo è particolarmente debole, la semplice forza di gravità costituisce una resistenza adeguata. Tuttavia, una volta raggiunta una forza muscolare sufficiente, è possibile introdurre resistenze manuali o meccaniche, come pesi o fasce elastiche.
Gli esercizi di condizionamento generale combinano diverse attività per affrontare gli effetti negativi della debolezza muscolare, dell’immobilità prolungata o dell’assenza di movimento. Gli obiettivi principali sono ripristinare l’equilibrio emodinamico, migliorare la capacità e la resistenza cardiorespiratoria, e mantenere il range di movimento e la forza muscolare.
Nel caso degli anziani, questi esercizi mirano a rafforzare i muscoli a un livello adeguato per una funzionalità quotidiana normale e, se possibile, a recuperare una forza muscolare più in linea con l’età.
La facilitazione propriocettiva neuromuscolare aiuta a promuovere l’attività neuromuscolare nei pazienti che presentano un danno del motoneurone superiore con spasticità; ciò consente loro di sentire la contrazione muscolare e li aiuta a mantenere il range di movimento dell’articolazione colpita. Per esempio, l’applicazione di una forte resistenza al flessore del gomito sinistro (bicipite) dei pazienti con emiplegia destra causa la contrazione del bicipite emiplegico, con la flessione del gomito destro.
Gli esercizi di coordinazione sono orientati a un compito specifico che migliora le capacità motorie ripetendo un movimento che fa lavorare più di un’articolazione e di un muscolo contemporaneamente.
Prima di procedere con gli esercizi di deambulazione, è essenziale che i pazienti acquisiscano un adeguato equilibrio in posizione eretta. L’allenamento dell’equilibrio di solito si svolge utilizzando barre parallele, con un terapista posizionato di fronte o direttamente dietro al paziente. Durante questo processo, i pazienti distribuiscono il peso corporeo da un lato all’altro e avanti e indietro, mantenendo una presa sulle barre. Una volta che i soggetti sono in grado di mantenere l’equilibrio in modo sicuro, possono procedere con gli esercizi di deambulazione.
Gli assistenti devono porsi con un braccio sotto il braccio del paziente, afferrando delicatamente il suo avambraccio e assicurando una presa salda sotto le ascelle del paziente. In questo modo, se il paziente inizia a perdere l’equilibrio, gli assistenti possono fornire sostegno alla spalla del paziente. Se il paziente indossa una cintura, gli assistenti utilizzano la loro mano libera per afferrare la cintura.
La deambulazione rappresenta spesso il principale obiettivo della riabilitazione. Se i singoli muscoli risultano deboli o affetti da spasticità, può essere necessario l’uso di un’ortesi, come ad esempio un tutore. Gli esercizi di deambulazione di solito iniziano con l’assistenza di barre parallele; in seguito, man mano che i pazienti fanno progressi, si passa all’utilizzo di un deambulatore, stampelle o bastoni, fino a camminare senza ausili. Molte persone indossano una cintura di sicurezza, che il terapista utilizza per prevenire le cadute. È cruciale che chi assiste i pazienti nella deambulazione conosca le tecniche corrette per fornire il giusto supporto.
Una volta che i pazienti si sentono sicuri nel camminare su superfici piane, possono iniziare a esercitarsi a salire scale o marciapiedi, se necessario. Coloro che utilizzano un girello devono apprendere tecniche speciali per affrontare le scale o i marciapiedi. Nelle scale, la regola prevede di iniziare la salita con la gamba meno affetta e la discesa con quella più colpita (cioè, la gamba sana sale, la gamba affetta scende). Prima del congedo dei pazienti, un assistente sociale o un fisioterapista deve garantire che siano installate mancorrenti lungo tutte le scale nella casa del paziente per la massima sicurezza.
I pazienti che non possono effettuare autonomamente il trasferimento dal letto alla sedia, dalla sedia al gabinetto o dalla sedia alla posizione eretta solitamente richiedono un costante supporto 24 ore su 24. In questi casi, è spesso necessario regolare l’altezza delle sedute dei gabinetti e delle sedie per facilitare tali movimenti. A volte, possono essere di grande aiuto gli ausili per la mobilità, come sedie con il sedile sollevato o sedie dotate di autosollevatore, specialmente per coloro che faticano a passare dalla posizione seduta a quella eretta.
Il processo di recupero, miglioramento e mantenimento della capacità di movimento e delle funzioni fisiche compromesse o minacciate da malattie, traumi o disabilità è il nucleo della fisioterapia. Questo approccio terapeutico va oltre semplici trattamenti ed esercizi, poiché comprende anche l’educazione del paziente.
L’obiettivo finale della fisioterapia non dovrebbe limitarsi a risolvere il problema preesistente, ma dovrebbe estendersi al supporto del paziente nell’acquisire le competenze necessarie per prendersi cura di sé e della propria salute nel modo più completo possibile. Questo è particolarmente importante quando i pazienti cercano l’aiuto di un fisioterapista a causa di una perdita di funzionalità causata da un trauma o un problema di salute.
